Per protrusione discale si intende una deformazione della parte più esterna di un disco intervertebrale, che risulta:
- compresso;
- fuori asse,
- rispetto a quelli immediatamente sopra e sotto, causata da una compressione generalmente secondaria all’avanzare dell’età.
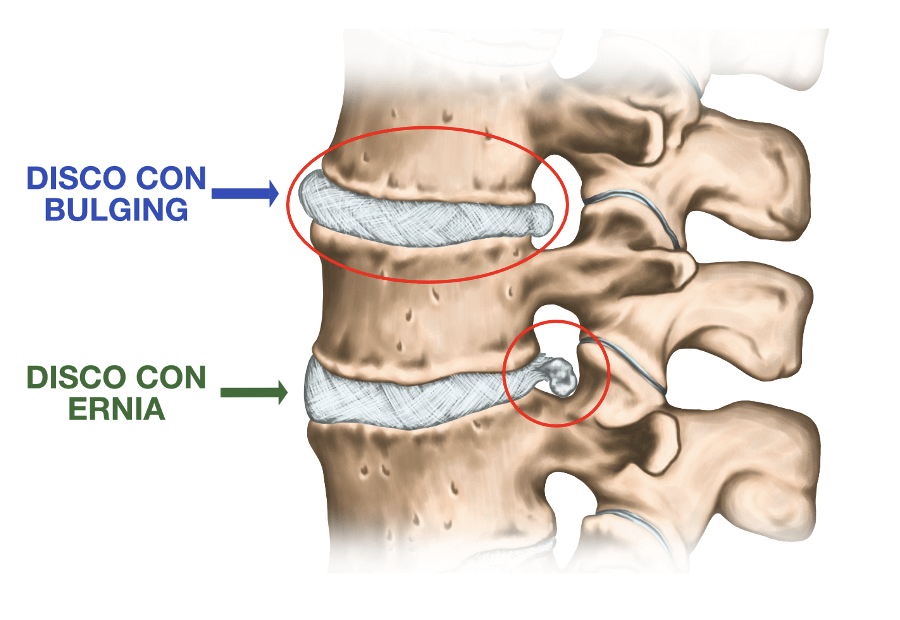
La protrusione discale
La protrusione discale (o bulging discale) è la fase immediatamente precedente alla rottura del disco vertebrale con fuoriuscita del suo contenuto, condizione nota come ernia del disco.
È generalmente conseguenza dell’invecchiamento, in quanto si verifica una progressiva disidratazione dei dischi intervertebrali con conseguente indebolimento della loro struttura e successiva compressione.
Localizzazione
La protrusione discale interessa i dischi intervertebrali della colonna; è comunque più probabile che venga diagnosticata:
- L4-L5;
- L5-S1;
- C5-C6 (detta anche protrusione cervicale);
- mediana;
- ad ampio raggio (ovvero con spostamento del disco importante);
- con impegno foraminale bilaterale, sinistro o destro (il disco sporge dove passa la radice).
Le cause della protrusione discale
La protrusione discale è generalmente conseguenza dell’invecchiamento: i dischi intervertebrali, infatti, tendono a disidratarsi con il tempo e diventano più fragili, risultando maggiormente soggetti a deformazione e rottura.
I fattori di rischio di una protrusione discale
Oltre all’invecchiamento che risulta essere la causa principale, si possono annoverare altri fattori di rischio, quali:
- abitudini posturali scorrette;
- il fumo;
- l’obesità;
- la sedentarietà;
- l’attività fisica eccessiva, soprattutto se particolarmente stressante per la colonna vertebrale;
- traumi violenti;
- l’indebolimento delle strutture muscolari a supporto del rachide.
Protrusione discale sintomi
I sintomi riscontrati in caso di protrusione discale sono:
- dolore riferito a livello della vertebra interessata;
- formicolio e intorpidimento degli arti superiori (protrusione cervicale) o inferiori (protrusione lombare o posteriore);
- debolezza muscolare.
Il dolore viene avvertito maggiormente stando seduti o mantenendo la stazione eretta; tende, invece, a svanire sdraiandosi e con il riposo.
La diagnosi
La protrusione discale viene identificata generalmente attraverso l’analisi dei reperti radiologici, successiva all’esame obiettivo e all’anamnesi del paziente da parte dello specialista.
È molto importante verificare la presenza di un’impronta sul sacco durale, l’ultimo strato meningeo che protegge il midollo e le radici spinali: la protrusione, infatti, può comprimere lo spazio naturalmente dedicato a quest’ultimo e può suggerire la direzione terapeutica da intraprendere.
Le cure della protrusione discale
La protrusione discale viene generalmente trattata quando risulta essere sintomatica: in alcuni casi, infatti, questa può essere presente ma non creare difficoltà al paziente.
Le soluzioni, dunque, mirano all’eliminazione della sintomatologia, e vedono in un primo momento dei trattamenti conservativi, generalmente risolutivi, con:
- farmaci;
- esercizi posturali;
- manipolazioni osteopatiche;
- fisioterapia;
- trazioni vertebrali dinamiche.
L’intervento chirurgico viene preso in considerazione quando la protrusione degenera in ernia del disco grave, che mostra una sintomatologia costante e ingravescente per almeno 6 settimane.
Trattamenti conservativi
Il primo passaggio terapeutico nel trattamento delle protrusioni discali, prevede l’eliminazione della fase acuta del dolore, con:
- l’astensione dai movimenti che causano la sintomatologia;
- l’assunzione di farmaci antinfiammatori non steroidei (FANS).
Una volta superata questa fase, è molto importante rinforzare le strutture muscolari a supporto della colonna vertebrale con esercizi per:
- controllare maggiormente il dolore ed evitarne l’insorgenza;
- aumentare la flessibilità del tronco e della colonna.
Nella maggior parte dei casi, i trattamenti conservativi riescono a stabilizzare la condizione e restituire la quotidianità al paziente: l’intervento chirurgico, infatti, è destinato ad un numero esiguo di soggetti, che presentano una sintomatologia particolarmente grave.
Attività fisica
È stato dimostrato come l’attività fisica abbia effetti paragonabili a quelli dei farmaci antinfiammatori.
Qualsiasi attività fisica deve essere eseguita lentamente e con cura, soprattutto le flesso-estensioni e il sollevamento di pesi; l’uso di corsetti di contenimento per un tempo limitato può essere di aiuto.
Queste precauzioni possono assicurare una diminuzione dei sintomi, con una ripresa che si accelera con delle camminate leggere ed evitando di rimanere seduti per lunghi periodi.
Fisioterapia e Osteopatia
La fisioterapia con esercizi da eseguire in ambiente protetto hanno un ruolo fondamentale nel rinforzo graduale della muscolatura addominale e della schiena; questo una volta che il dolore risulta diminuito e ben controllato. Trattamenti manuali osteopatia aiutano a recuperare la corretta mobilità della colonna ed a ridurre la sintomatologia dolorosa
Trazioni vertebrali dinamiche
Per ciò che riguarda la cervicalgia e la lombalgia, le trazioni dimostrano dei vantaggi importanti.
Onde evitare ricadute, è opportuno imparare:
- a mantenere una “postura” corretta;
- come stare seduti in maniera adeguata;
- a sollevare pesi adeguatamente.
Intervento chirurgico
L’intervento chirurgico per la protrusione discale è previsto solo nei casi in cui:
- la condizione degeneri in ernia del disco;
- la sintomatologia sia persistente per almeno 6 settimane;
- l’anomalia non è responsiva alle terapie conservative;
- si manifestino deficit neurologici.
Il trattamento chirurgico d’elezione è la microdiscectomia, ovvero la rimozione del disco intervertebrale danneggiato con o senza la sua sostituzione.
Nei casi più gravi, in cui si sospetta una instabilità della colonna a seguito dell’intervento, si può far ricorso alla fusione spinale.
Entrambi gli interventi possono essere effettuati con tecnica mini-invasiva: per quanto siano sicuramente migliorate le tecniche, il ruolo del paziente nel post-operatorio è ancora parte fondamentale del processo di guarigione, per cui sarà necessario seguire un programma di fisioterapia per evitare complicanze nella fase finale di guarigione.

